Deep Plane Facelift with Full Structural Restoration
16 mars 2026Lipœdème : les types et les stades – Guide Complet et Exhaustif
Le lipœdème (ou lipo-œdème) est une affection chronique, progressive et largement sous-diagnostiquée, caractérisée par une accumulation bilatérale, symétrique et anormale de tissu adipeux, principalement dans les membres. Souvent confondu avec l’obésité ou le lymphœdème, le lipœdème est une pathologie à part entière qui touche spécifiquement le tissu adipeux (les adipocytes) et le système micro-circulatoire (lymphatique et veineux).
L’une des plus grandes injustices de cette maladie est sa méconnaissance, tant par le grand public que par le corps médical. Les patientes (et plus rarement les patients) s’entendent souvent dire qu’il s’agit simplement d’un problème de poids, ce qui retarde le diagnostic de plusieurs années, voire décennies. Pourtant, la graisse du lipœdème est métaboliquement différente de la graisse normale : elle est fibreuse, inflammatoire, douloureuse et résistante au jeûne et à l’exercice.
Comprendre le lipœdème nécessite de maîtriser deux classifications fondamentales : les types (qui décrivent la localisation anatomique de la graisse pathologique) et les stades (qui décrivent l’évolution morphologique du tissu et de la peau au fil du temps). Ces deux grilles de lecture sont indispensables pour poser un diagnostic précis, proposer un traitement adapté et anticiper l’évolution de la maladie.
Comprendre la nature du tissu lipœdémateux
Avant d’aborder la classification, il est impératif de comprendre ce qui distingue le tissu lipœdémateux du tissu adipeux commun.
1. L’adipocyte malade
Dans le lipœdème, les adipocytes (cellules graisseuses) subissent une hypertrophie (augmentation de volume) et une hyperplasie (multiplication anarchique). Contrairement à l’obésité commune où la graisse se répartit de manière relativement uniforme sous l’effet de l’apport calorique, la graisse du lipœdème se dépose préférentiellement dans les membres inférieurs et/ou supérieurs, épargnant le tronc.
2. La composante œdémateuse et microcirculatoire
Le lipœdème n’est pas qu’une accumulation de graisse ; le suffixe « œdème » est crucial. La microcirculation dans ces zones est déficiente : les capillaires sont perméables, laissant fuir du liquide dans le tissu interstitiel. Le système lymphatique, débordé, ne parvient plus à drainer cet excès de liquide, créant un œdème qui s’aggrave en fin de journée.
3. La fibrose et l’inflammation
Avec le temps, le tissu devient fibreux. Les cloisons conjonctives qui séparent les lobules graisseux s’épaississent et se rigidifient. Ce tissu devient dur au toucher, contrairement à la graisse normale qui est molle et pâteuse. Cette fibrose est le résultat d’une inflammation chronique de bas grade, qui libère des cytokines pro-inflammatoires et pro-douloureuses (expliquant l’hyperalgésie caractéristique de la maladie).
La Classification par Types – La Cartographie du Lipœdème
La classification par types décrit la répartition topographique de la maladie. Il est essentiel de noter que ces types ne sont pas exclusifs ; une patiente peut présenter une association de plusieurs types (par exemple, un type II associé à un type IV).
C’est le professeur Alfred Hines, en 1940, puis le docteur Richard Bruning en 1975, qui ont posé les premières pierres de cette classification, aujourd’hui universellement utilisée dans la prise en charge lymphologique.
Type I : L’atteinte pelvienne isolée (Culotte de cheval)
Le Type I est la forme la plus localisée et souvent la première à apparaître, notamment à la puberté.
- Localisation : L’accumulation de graisse est strictement confinée à la région fessière et aux hanches. On parle communément de « culotte de cheval ».
- Aspect clinique : Les fesses sont proéminentes, et la graisse s’étale latéralement sur les hanches, créant une silhouette en « poire » très marquée. Le reste du corps (taille, buste, bras, mollets) reste mince et proportionné.
- Symptômes : La douleur est présente à la palpation des hanches. Les ecchymoses apparaissent facilement sur la zone. L’œdème est généralement minime à ce stade.
- Confusion fréquente : Ce type est le plus souvent confondu avec une simple répartition gynoïde génétique. On dit à la jeune femme qu’elle a « les hanches de sa grand-mère », minimisant la douleur et la composante pathologique.
- Vêtements : Le fait de rentrer dans un pantalon à la taille est un cauchemar ; la taille est fine mais les hanches débordent largement.

Type II : L’atteinte pelvienne et fémorale (Des hanches aux genoux)
C’est l’une des formes les plus fréquentes. La maladie descend de la taille vers le genou.
- Localisation : La graisse couvre les hanches, les fesses, l’ensemble de la cuisse, et forme des replis au niveau des genoux (les fameuses « genouillères »).
- Aspect clinique : La déformation est flagrante. Les cuisses sont massives, frottent l’une contre l’autre (entraînant des lésions de la peau et des vêtements usés à l’entrejambe), et la graisse déborde au-dessus du genou, donnant un aspect « boudiné » à l’articulation. Le bas de la jambe (mollet) reste mince.
- Symptômes : La douleur est significative. Les cuisses sont lourdes, douloureuses au toucher, au pincement, et à la pression. Les bleus surviennent spontanément. L’œdème commence à se manifester en fin de journée.
- Impact fonctionnel : La marche peut être entravée par le frottement des cuisses, et le surpoids localisé déséquilibre le bassin, provoquant des douleurs lombaires et des gonarthroses (arthrose du genou) précoces.
Type III : L’atteinte extensive des membres inférieurs (De la taille aux chevilles)
Le Type III marque une extension majeure de la maladie vers le bas, avec une caractéristique clinique incontournable du lipœdème.
- Localisation : La graisse envahit les hanches, les fesses, les cuisses, les genoux, les mollets, et s’arrête brutalement au niveau de la cheville.
- Aspect clinique : Le membre inférieur est entièrement engainé dans une gangue graisseuse. Le signe pathognomonique (spécifique) de ce type est le « signe du bracelet » ou « effet cuff ». Les chevilles sont épargnées, créant un bourrelet de graisse juste au-dessus de la malléole osseuse. La jambe a la forme d’une colonne ou d’un pilier, sans transition naturelle entre le mollet et la cheville.
- Symptômes : La douleur est constante et intense. La jambe entière est le siège d’une lourdeur invalidante. Les œdèmes sont quotidiens et majeurs en fin de journée, car la pompe musculaire du mollet est entravée par le tissu adipeux.
- Complications : Le risque de transformation en lipolymphœdème (stade 4) est élevé. L’articulation de la cheville perd sa mobilité, modifiant la démarche (démarche dandinante) et augmentant le risque de chutes.
Type IV : L’atteinte des membres supérieurs (Les bras)
Le Type IV touche les bras et peut survenir isolément, mais est le plus souvent associé à un Type II ou III.
- Localisation : L’accumulation de graisse concerne les bras, depuis l’épaule jusqu’au poignet.
- Aspect clinique : Le bras est volumineux, avec souvent un repli graisseux marqué au niveau du coude (formation d’un « voile » ou d’une aileron). Comme pour les chevilles au Type III, les poignets sont épargnés, créant un effet de « cuff » ou de bourrelet au-dessus du poignet. Les mains restent minces et osseuses.
- Symptômes : Les bras sont douloureux, sensibles à la pression (mettre un brassard de tension est une torture). La sensation de lourdeur dans les bras est constante. Les bleus sur l’avant-bras et le bras sont fréquents.
- Impact fonctionnel : L’élévation des bras est vite fatigante. Des gestes quotidiens comme se coiffer, étendre du linge, ou même taper sur un clavier de manière prolongée deviennent douloureux. Trouver des vêtements (chemises, manteaux) qui passent aux bras sans être une tente au niveau du buste est un défi quotidien.
Type V : L’atteinte localisée (Lipomes isolés)
Le Type V est particulier car il ne s’agit pas d’une diffusion continue de la graisse, mais de formations localisées.
- Localisation : Présence de lipomes (tumeurs bénignes du tissu adipeux) dispersés, le plus souvent sur les jambes, parfois sur les bras ou le tronc.
- Aspect clinique : La peau entre les lipomes est normale, ce qui donne un aspect bosselé, inégal, parfois décrit comme « aspect en paveés » ou « peau de chagrin ». On peut sentir des nodules individuels sous les doigts.
- Symptômes : Ces lipomes sont extrêmement douloureux au toucher. Ils peuvent gêner mécaniquement s’ils sont positionnés sur des zones d’appui (par exemple, assis sur un lipome fessier, ou un lipome sur le côté de la cuisse qui frotte contre la chaise de bureau).
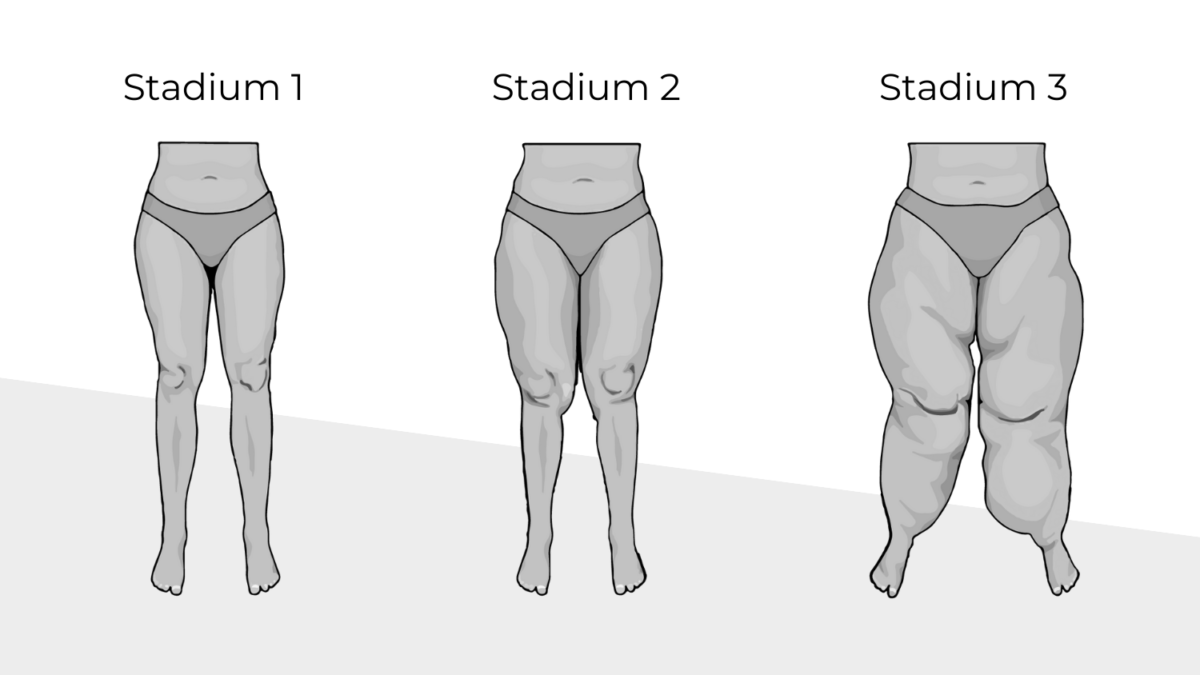
La Classification par Stades – L’Évolution Temporelle et Tissulaire
Si les types décrivent l’étendue géographique de la maladie sur le corps, les stades décrivent la qualité du tissu et l’évolution de la peau. Le lipœdème est une maladie progressive : sans prise en charge, un stade évolue invariablement vers le suivant. Il est crucial de comprendre que la progression n’est pas linéaire dans le temps : certaines patientes restent au stade 1 pendant des décennies, tandis que d’autres dégringolent vers le stade 3 en quelques années, souvent à la faveur de chocs hormonaux (grossesse, ménopause) ou de prises de poids importantes.
Stade 1 : Le stade de l’œdème invisible et de la graisse molle
Le Stade 1 est le stade initial, souvent le plus difficile à diagnostiquer car l’aspect visuel peut sembler « normal » ou assimilé à une simple rondeur.
- Aspect de la peau : La peau est lisse, d’aspect normal. Il n’y a pas de déformation visible de la surface cutanée.
- Caractéristique du tissu : Au toucher, le tissu adipeux est encore mou, pâteux, souple. Les lobules graisseux sont de petite taille (taille d’un pois).
- L’œdème : Il est quasi inexistant au repos, mais peut apparaître en fin de journée sous forme d’un léger gonflement qui disparaît la nuit après surélévation des jambes.
- La douleur : Elle est présente mais souvent modérée. Sensation de jambes lourdes, de fourmillements, douleur à la pression profonde.
- Le piège diagnostique : À ce stade, le corps médical rejette presque systématiquement l’idée d’un lipœdème. La patiente est simply conseillée de faire du sport et de manger moins. C’est pourtant à ce stade que la prise en charge conservatrice est la plus efficace pour freiner l’évolution.
Stade 2 : Le stade de la peau d’orange et des nodules
Le Stade 2 marque le début de la dégradation structurelle du tissu. C’est souvent à ce stade que le diagnostic est (enfin) évoqué.
- Aspect de la peau : La peau commence à changer. En pinçant légèrement la peau, on observe un aspect dit « peau d’orange » ou « matelas ». La surface n’est plus parfaitement lisse.
- Caractéristique du tissu : Le tissu sous-cutané commence à se fibroser. Il devient plus ferme, plus dur au toucher. Les lobules graisseux grossissent (taille d’une noisette ou d’une noix) et forment des nodules que l’on peut sentir en palpant la peau. Des creux et des bosses apparaissent.
- L’œdème : Il devient plus marqué. Les chevilles gonflent visiblement le soir. L’œdème ne disparaît plus totalement la nuit.
- La douleur : Elle s’intensifie considérablement. La simple pression d’un doigt est douloureuse. Le port de vêtements serrés (ceinture, bas) est insupportable. Des douleurs spontanées (à type de brûlures ou de décharges électriques) apparaissent.
Stade 3 : Le stade de la fibrose majeure et des déformations lobulaires
Le Stade 3 est le stade de la maladie avancée et très invalidante. L’esthétique est sévèrement altérée, mais c’est surtout le handicap fonctionnel qui prédomine.
- Aspect de la peau : La peau est nettement déformée. Les lobules graisseux deviennent très volumineux (taille d’une pomme de terre ou d’un poing), formant des replis de peau et de graisse qui pendent, notamment à l’intérieur des cuisses, sur les genoux et parfois sous les fesses (aspect dit « en tablier »).
- Caractéristique du tissu : Le tissu est extrêmement dur, fibrotique, induré. Il n’a plus rien d’un tissu adipeux normal. La fibrose sclérose les septa (les cloisons du tissu conjonctif), emprisonnant les nerfs et les vaisseaux.
- L’œdème : L’œdème est permanent. Il ne cède plus, ou très peu, avec la surélévation.
- La douleur : Elle est chronique, atroce, invalidante. La patiente ne peut plus supporter le moindre toucher. Les douleurs articulaires (genoux, hanches) s’ajoutent à la douleur tissulaire en raison du poids excessif supporté par les articulations.
- Impact de vie : La marche est sévèrement entravée. Les lobules frottent et s’ulcèrent. L’hygiène intime devient difficile. La patiente a souvent besoin d’une canne, voire d’un fauteuil roulant pour les longs déplacements.
Stade 4 : Le Lipolymphœdème – La complication systémique
Le Stade 4 n’est plus un simple lipœdème ; c’est la complication majeure de la maladie. Le lipœdème, en écrasant les voies lymphatiques de drainage, a fini par détruire le système lymphatique. Il s’agit d’une pathologie mixte : la graisse lipœdémateuse s’associe à un véritable lymphœdème.
- Aspect de la peau : Le membre est énorme, déformé. La peau est épaisse, vernissée, parfois couverte de papillomes (petites excroissances de peau) ou de vésicules lymphatiques qui perlent.
- Le signe de Stemmer : Ce signe clinique devient positif. Normalement, dans le lipœdème pur (stades 1 à 3), on peut soulever la peau du deuxième orteil (Stemmer négatif). Au stade 4, la peau du dos du pied et des orteils est tellement œdématisée et épaissie qu’on ne peut plus la pincer (Stemmer positif). Les pieds sont gonflés, ce qui n’arrive pas dans le lipœdème isolé.
- L’œdème : Il est massif, dur, ne réagit plus aux diurétiques. Il remonte parfois jusqu’à l’abdomen ou la région génitale.
- Complications aiguës : Le risque d’érysipèle (infection bactérienne aiguë de la peau et du tissu sous-cutané) est majeur. Ces infections nécessitent une hospitalisation urgente et des antibiotiques intraveineux. Des fuites lymphatiques (lymphorrhées) peuvent survenir à travers la peau.
- Prise en charge : À ce stade, la chirurgie aspirative (liposuccion) est souvent impossible ou trop dangereuse car les vaisseaux lymphatiques sont endommagés. Il faut d’abord réduire l’œdème par des cures de décongestion intenses (bandages multi-couches, pressothérapie) avant d’envisager l’ablation de la graisse résiduelle. Parfois, seule la chirurgie bariatrique ou la chirurgie de réduction cutanéo-graisseuse (bodylift, cruroplastie) peut soulager la patiente.
L’Intersection des Types et Stades du lipoedeme– Une Matrice de Complexité
La réalité clinique est que la maladie ne rentre pas dans une seule case. Une patiente peut avoir un Type III (atteinte totale de la jambe) mais être encore au Stade 1 ou 2 (peau relativement lisse mais volume important). Inversement, une autre patiente peut avoir un Type II (atteinte cuisse seulement) mais évoluer très vite vers un Stade 3 (fibrose lobulaire majeure sur les cuisses).
Cette matrice (Types x Stades) détermine la stratégie médicale :
- Type I Stade 1 : Traitement conservateur (compression légère, activité physique, alimentation anti-inflammatoire). Chirurgie rarement nécessaire d’un point de vue fonctionnel, mais possible pour un préjudice esthétique.
- Type III Stade 3 : Indication chirurgicale de priorité absolue (liposuccion WAL en plusieurs temps) pour réduire le poids sur les articulations, soulager la douleur et arrêter la progression vers le stade 4.
- Type IV Stade 2 : Liposuccion des bras pour retrouver la mobilité des membres supérieurs et stopper la douleur.
Le Diagnostic – Démêler le Vrai du Faux
Le diagnostic du lipœdème est clinique. Il n’existe pas de prise de sang spécifique. L’échographie ou l’IRM peuvent aider à mesurer l’épaisseur du tissu adipeux et l’atteinte lymphatique, mais l’examen clinique reste le gold standard.
Les critères diagnostiques majeurs :
- Symétrie : L’atteinte est bilatérale et symétrique (contrairement au lymphœdème qui est souvent asymétrique au début).
- Épargne des extrémités : Les pieds et les mains sont épargnés (sauf au stade 4 de lipolymphœdème).
- Douleur à la palpation : Le tissu est spontanément douloureux ou douloureux à la pression.
- Fragilité capillaire : Tendance aux ecchymoses faciles.
- Résistance au régime : La graisse ne fond pas malgré un régime hypocalorique strict.
- Aggravation debout : L’œdème et la douleur s’aggravent en position debout prolongée.
Les diagnostics différentiels à éliminer :
- L’obésité commune : La graisse est répartie sur tout le corps (androïde ou gynoïde), elle n’est pas douloureuse au pinçement, les pieds sont épais, et elle répond très bien aux régimes alimentaires.
- Le lymphœdème primitif : Unilatéral au début, touche le dos du pied et les orteils (signe de Stemmer positif), peau épaissie, pas de douleur à la palpation profonde de la graisse.
- L’insuffisance veineuse : L’œdème est mou, prenant le godet (laisse une empreinte quand on appuie avec le doigt), associé à des varices, et soulagé par les veinotoniques et la surélévation.
Les traitements adaptés aux types et stades
La prise en charge du lipœdème doit être globale, multidisciplinaire, et adaptée à la sévérité de la maladie.
1. Les Traitements Conservateurs (Indispensables du Stade 1 au Stade 4)
Ils ne guérissent pas la maladie mais visent à ralentir sa progression, soulager les symptômes et éviter la transition vers le stade 4.
- La Thérapie Compressive : Le port de bas, chaussettes ou manches de compression est le pilier. Au stade 1, une compression de classe 1 ou 2 (15-25 mmHg) suffit. Aux stades 2 et 3, il faut des compressions sur mesure de classe 3 ou 4 (> 25 mmHg), souvent des collants ensembliers. Au stade 4, on utilise des bandages multi-couches inélastiques (bandes de Low Stretch) lors de cures de décongestion.
- Le Drainage Lymphatique Manuel (DLM) : Il stimule le système lymphatique pour évacuer l’œdème interstitiel. Très efficace aux stades 1 et 2, il devient plus difficile aux stades 3 et 4 en raison de la douleur et de la fibrose.
- La Pressothérapie Pneumatique Intermittente : Utilisation d’appareils à air pulsé (type Bösl ou Deep Vib) qui massent les membres pour chasser l’œdème.
- L’activité physique adaptée : La natation, l’aquagym, le vélo elliptique ou la marche sur sol souple stimulent la pompe musculaire sans impact traumatisant sur les articulations déjà surchargées.
2. Les Traitements Chirurgicaux : La Liposuccion thérapeutique (WAL)
La liposuccion spécifique du lipœdème n’a rien à voir avec la liposuccion esthétique. Elle est fonctionnelle. La technique de référence est la WAL (Water-Assisted Liposuction) ou liposuccion à jet d’eau (système BodyJet).
- Principe : Un fin jet d’eau de tumescence est injecté sous pression pour hydro-disserquer la graisse fibreuse, la séparer des structures nobles (vaisseaux, nerfs, lymphatiques) avant une aspiration douce. Cette technique est la seule qui préserve les voies lymphatiques, condition sine qua non pour ne pas aggraver la maladie.
- Indications selon les stades :
- Stade 1 : Rarement indiquée, sauf préjudice psychologique majeur.
- Stade 2 : Indication idéale. La graisse est encore molle à moyenne, l’aspiration est efficace, les résultats sur la douleur et l’œdème sont spectaculaires. La peau se rétracte bien.
- Stade 3 : Indication forte pour soulager le handicap. Cependant, l’intervention est plus longue, plus technique (graiffe fibreuse), et il y a un risque de peau détendue (ptôse) nécessitant une chirurgie de résection cutanée secondaire (bodylift, cuissotomie).
- Stade 4 (Lipolymphœdème) : La liposuccion est souvent contre-indiquée en première intention car les lymphatiques sont détruits. Il faut d’abord traiter le lymphœdème (cure intensive de décongestion), et, si la graisse reste douloureuse une fois l’œdème contrôlé, discuter d’une liposuccion très prudente par un chirurgien expert.
- Volumes et Séances : Selon les types (étendue), plusieurs séances sont nécessaires. On ne dépasse généralement pas 3 à 4 litres d’aspiration par séance pour éviter les complications hémodynamiques (embolie graisseuse, choc hypovolémique).
3. L’Approche Nutritionnelle
Bien que le régime ne fasse pas fondre la graisse lipœdémateuse (qui est sous contrôle hormonal et local), la prise de poids aggrave considérablement la maladie en rajoutant de la graisse commune (obésité surajoutée) qui écrase encore plus les lymphatiques.
- Régime anti-inflammatoire : Réduction drastique des sucres rapides, du gluten (souvent générateur d’inflammation intestinale), des produits ultra-transformés, et augmentation des oméga-3 (poissons gras, huile de lin).
- Régime cétogène (Keto) ou Low Carb : De nombreuses patientes rapportent une baisse significative de l’œdème et des douleurs avec un régime très pauvre en glucides, forçant le corps à puiser son énergie ailleurs, réduisant l’inflammation systémique.
Le Fardeau Psychologique – L’Invisible Souffrance
Aucune classification en types ou en stades ne saurait être complète sans mentionner l’impact psychosocial du lipœdème. La progression de la maladie est un long chemin de croix mental.
1. Le déni médical et le « Gaslighting »
Pendant des années, la patiente est ignorée. « Mangez moins, bougez plus ». Ce déni médical provoque un sentiment de folie et d’imposture. La patiente finit par se haïr, pensant être responsable de son corps qui la trahit.
2. L’évolution du corps et le deuil de l’image de soi
- Au stade 1, c’est la frustration de ne pas rentrer dans les vêtements standard malgré un IMC normal.
- Au stade 2, l’aspect « peau d’orange » et la déformation des genoux font leur apparition, marquant le début de la honte (ne plus oser porter de jupe, de maillot de bain).
- Au stade 3, la déformation est telle que le regard des autres devient insoutenable. Les commérages, les remarques sur le poids, l’incapacité de trouver des vêtements à sa taille (les magasins standard s’arrêtent souvent au 46, or une femme avec un lipœdème de stade 3 peut avoir besoin d’un 54 pour les jambes et d’un 40 pour le buste) entraînent un isolement social majeur.
- Au stade 4, la dépendance physique s’ajoute à la dépendance psychologique. La patiente est souvent en arrêt maladie longue durée, en invalidité. Le risque suicidaire n’est pas négligeable dans les formes sévères non soulagées.
Vivre avec le Lipœdème au Quotidien – Conseils Pratiques par Stade
Adapter son mode de vie à son stade de lipœdème est indispensable pour conserver une qualité de vie décente.
Pour le Stade 1 et 2 : La Prévention de l’Aggravation
- Surélévation : Surélever les jambes dès que possible (sous le bureau, le soir devant la télé).
- Vêtements : Privilégier les vêtements amples, sans ceinture trop serrée, pour ne pas entraver la circulation lymphatique (la lymphe circule juste sous la peau, une pression forte crée un garrot).
- Chaussures : Éviter les talons hauts qui déséquilibrent la pompe musculaire du mollet. Privilégier les chaussures de sport avec un bon amorti pour soulager les genoux.
- Hydratation : Boire beaucoup d’eau (1,5 à 2L/jour) pour fluidifier la lymphe.
- Soins de la peau : Hydrater quotidiennement la peau pour la garder élastique et éviter les craquelures (porte d’entrée pour le streptocoque, cause de l’érysipèle).
Pour le Stade 3 : La Gestion du Handicap
- Aides techniques : Utiliser une canne anglaise pour les longues marches pour délester les articulations.
- Aides humaines : Accepter l’aide pour le ménage ou les courses les jours de forte douleur.
- Aménagement du domicile : Installer des poignées dans la salle de bain, des sièges de douche, éviter les tapis (risque de chute dû à la mauvaise proprioception liée au volume des jambes).
- Aérateurs de jambes : Investir dans un fauteuil avec releveur de jambes électrique.
Pour le Stade 4 : La Rigueur Thérapeutique
- Traitement d’attaque : Les cures de décongestion (bandages) doivent être réalisées rigoureusement.
- Antibiotiques : Avoir toujours une ordonnance d’antibiotiques sur soi (Amoxicilline) en cas de syndrome pseudo-grippal, de fièvre ou de plaque rouge chaude sur la jambe (signes d’érysipèle), et consulter en urgence.